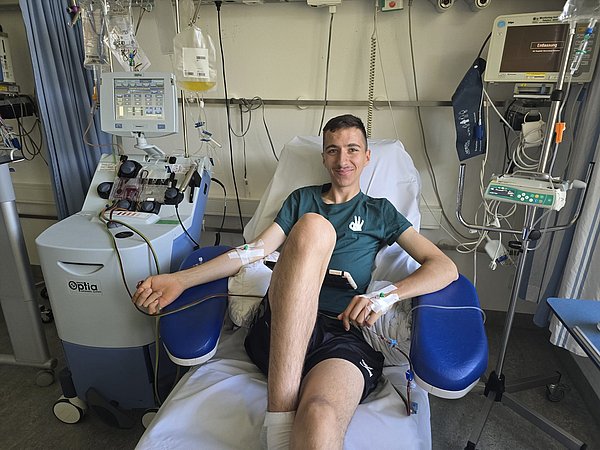
Austherapiert. So lautete die Diagnose Anfang 2025. Mailo, damals 17 Jahre alt, kämpfte bereits seit zehn Jahren gegen den Krebs. Als er sieben Jahre alt ist, stellt sich eine harmlos aussehende Beule als bösartiger Nierentumor heraus. Das Geschwulst wurde herausoperiert, danach folgten Chemotherapien. Zwei Jahre später wurden die ersten Metastasen entdeckt. Von da an breitete sich der Krebs immer weiter aus. Am Ende befanden sich Tumore auf Leber und Milz, auf der Lunge und im Gehirn. „Ich habe mich gefragt, ob es ethisch vertretbar ist, hier noch Hoffnung zu machen“, erinnert sich Christian Seitz. Er ist Oberarzt und Ärztlicher Leiter der Zell- und Gentherapie am KiTZ. Als sich Ärzte und Mailos Tumorzellen aber noch einmal genauer ansehen, stellen sie fest, dass alle Krebszellen ein spezifisches Eiweißmolekül, PRAME genannt, produzieren. Eine gute Nachricht.
Denn damit eröffnete sich die Möglichkeit einer Immunzelltherapie. „Die Idee ist, das körpereigene Immunsystem gegen die Tumorzellen scharf zu schalten“, erklärt Seitz. Es gibt unterschiedliche Methoden, um das Immunsystem dazu zu bringen, den Krebs zu bekämpfen. In Mailos Fall sollten die Abwehrzellen des Immunsystems, die T-Zellen, gentechnisch so verändert werden, dass sie Tumorzellen erkennen und gezielt attackieren. Gentechnisch verändern heißt: Mittels eines Virus wird den Zellen, die zuvor aus dem Blut des Patienten gewonnen werden, ein genetischer Bauplan eingeschleust. Nach diesem Bauplan entsteht auf den T-Zellen ein Rezeptor, der auf die spezifischen Eiweißmoleküle des Tumors – hier den PRAME-Eiweißstoff – programmiert ist. Das versetzt die T-Zellen nun in die Lage, die Tumorzellen zu erkennen und abzutöten.
Damit das KiTZ eine solche Behandlung überhaupt durchführen kann, braucht es von den zuständigen Behörden die Genehmigung zu einem Einzelheilversuch. Zwar gibt es Immuntherapien schon seit einigen Jahren, sie werden jedoch fast ausschließlich bei erwachsenen Krebspatienten genutzt. Bei Kindern sind diese Therapieformen vergleichsweise neu und werden vorwiegend nur bei einer bestimmten Form von Blutkrebs eingesetzt.
Am 2. Juli 2025 erhält Mailo die veränderten Immunzellen über eine Infusion. Er liegt auf der Intensivstation, denn die Gefahr, dass das Immunsystem aus dem Ruder läuft, wenn die T-Zellen ihre Attacke starten, ist groß. Drei Tage später befällt Mailo ein heftiges Fieber. „Das ist der Zeitpunkt, wo sich die programmierten T-Zellen explosionsartig vermehren“, erklärt Seitz. 120 Tage später ist laut Seitz kein lebendes Tumorgewebe mehr zu erkennen; auch im Blut seien keine Tumorzellen nachweisbar. „Nüchtern betrachtet war das nicht zu erwarten“, so der Arzt. Er wäre schon begeistert gewesen, wenn die vielen kleinen Tumore auf den Organen eliminiert worden wären. „Die größeren Tumore in Milz, Leber und Lunge hätten wir dann operiert.“
Mailos Ziel stand aber immer fest: „Ich wollte zurück aufs Rad.“ Er hat schon an etlichen Wettbewerben im Downhill-Biken teilgenommen, und sagt, das habe ihm Kraft und Lebensfreude gegeben. Jetzt will er weiter Rad fahren. Und er will sein Abitur nachholen, denn: „Ich will Medizin studieren, in Heidelberg, und dann Arzt werden.“
Am KiTZ laufen derweil die Vorbereitungen für eine klinische Studie, die den Nachweis erbringen soll, dass Mailos Fall kein Einzelfall war, sondern dass diese Art der Immuntherapie auch bei Kindern und Jugendlichen wirkt. 15 bis 18 junge Krebspatienten sollen dort eingeschlossen werden. Seitz drängt zur Eile, denn die Behandlungsoptionen speziell für krebskranke Kinder nach einem Rückfall seien begrenzt. „Diese Kinder können nicht warten, die brauchen neue, wirksame Therapien.“
Quelle: Stefanie Ball